Mastitis: ¿Qué es y cómo la identifico?
Angelina Perna Chaux, IBCLC
La mastitis es una palabra popular en el mundo de la lactancia y temida por todos. Esto no significa que todas quienes amamantan van a sufrir de mastitis, pero algo curioso, es que todas hablamos de ese mal que no queremos padecer.
Primero ahondaremos en conocer la mastitis desde su etiología y en el post ¿qué hacer en caso de mastitis?, te daré algunos tips.
¿Qué es la mastitis?
La mastitis es una condición inflamatoria de la glándula mamaria que eventualmente viene acompañada de una infección. Sin embargo, casos menos frecuentes son de carácter alérgica.
Esta etiología es más común las primeras dos a tres semanas post parto, aunque puede aparecer en cualquier momento de la lactancia.
Por eso siempre es importante saber identificar entre la estasis de la leche, una inflamación y una infección. Estas se pueden sobreponer unas con otras en cuanto al diagnóstico y cómo siempre les digo,
“De la obstrucción a la mastitis, hay un solo paso”.
Factores de riesgo
- Mal agarre al pecho
- Grietas en los pezones
- Ambiente hospitalario
- Pobre vaciamiento
- Estasis de leche no solucionada
- Sobreproducción
- Historia clínica de mastitis
- Estrés
- Sistema inmune debilitado
- Brassiere o top apretado
- Antibiótico
Causa
- Obstrucción mamaria
- Infección por bacterias u hongos
- Sobreproducción
- Alergia
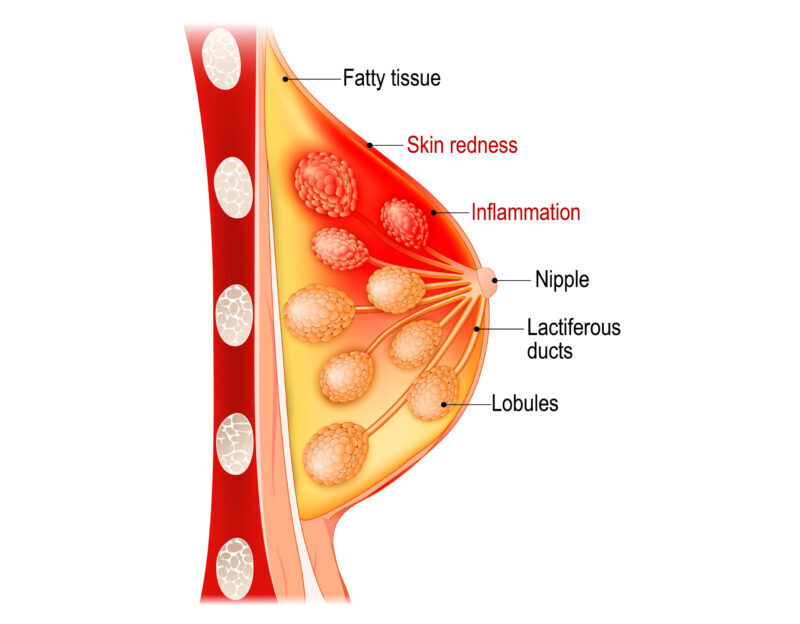
Síntomas:
Los síntomas se diagnostican en dos tipos y de acuerdo a ello se dan las recomendaciones y el tratamiento.
Síntomas locales:
- Inflamación local
- Inflamación de todo el pecho
- Zonas endurecidas
- Dolor al palpar
- Zona enrojecida
- Zona caliente
- Pinchazos, corrientazos y/o quemazón al amamantar o cuando lo pechos están llenos.
Síntomas sistémicos:
- Síntomas parecidos a la gripe
- Escalofríos
- Malestar general
- Dolor muscular
- Náuseas
- Cefalea
- Fiebre mayor a 38.0 °C
¿Hay varios tipos de mastitis?
Si.
La mastitis se clasifica en, mastitis clínicas y mastitis subclínicas.
En las mastitis clínicas encontramos la mastitis aguda y la mastitis subaguda.
Mastitis clínicas
El diagnosis de las mastitis infecciosas se da por la observación del conteo de más de > 106 leucocitos y > 103 bacterias/mL de leche. El cultivo solo se realiza si es necesario.
Mastitis aguda
La mastitis aguda es reconocida por el dolor y enrojecimiento del pecho. Se caracteriza por producir síntomas locales y sistémicos, y su diagnóstico se da por las manifestaciones clínicas. Es una mastitis agresiva que cuando no se soluciona a tiempo y adecuadamente puede acabar en un absceso mamario.
- Su agente causal principal es el Staphylococcus aureus.
- Otros agentes causales son el S. epidermis y Streptococcus beta hemolíticos.
- Enrojecimiento de la zona afectada.
- Dolor en el pecho.
- Inflamación del pecho.
- Síntomas de gripe.
- Decaimiento.
- Fiebre mayor a 38.0 °C.
- Más frecuente en un pecho.
- Menos frecuente en los dos pechos. (Sospecha de Streptococcus beta hemolíticos).
Mastitis subaguda
En las mastitis subagudas, los síntomas son locales. No pasan a ser síntomas sistémicos y su examen clínico se caracteriza por
- Los agentes causales pueden ser el Staphylococcus epidermidis, Streptococcus viridans entre otros.
- Es la mastitis más común.
- Se caracteriza por sentir pinchazos fuertes durante la toma o entre toma cuando los pechos se llenan.
- Típica sensación de baja producción o que la leche no sale igual que antes.
- Bebés incómodos en el pecho, pelean o prefieren el otro pecho.
- No hay enrojecimiento de la zona ni síntomas sistémicos como la mastitis aguda.
- Muchas veces no se sabe diagnosticar.
Mastitis subclínica
Por último, la mastitis subclínica, es producida por las mismas bacterias de la subaguda. Lo que diferencia al resto de la mastitis es que no hay síntomas aparentes y se atribuye solo a cambios bioquímicos de la leche, donde se vuelve más salada lo que puede generar ciclos de rechazo por parte del bebé, sensación de que la producción no es la misma.
El conteo de células en la leche humana es más de > 106 leucocitos y menos de < 103 bacterias/mL de leche.
En pocas palabras:
- Los síntomas pueden pasar desapercibidos.
- Localizada.
- Sensación de baja producción igual que la subaguda.
- Puede haber una leve sensación de pinchazo y/o quemazón.
- Bebés pelean en el pecho, le cuesta sacar la leche y prefieren el otro pecho.
- Se vuelven repetitivas con mayor frecuencia.
Aspecto y sabor de la leche
Durante el proceso inflamatorio y/infeccioso del pecho, la leche extraída puede verse grumosa o gelatinosa.
En el caso de las mastitis agudas puede contener moco o sangre por la lesión generada en la glándula. Algunas veces puede haber algo de pus. En primera instancia, el bebé puede tomarla con excepción en caso de pus excesivo. Si esto último ocurre es indispensable descartar un absceso mamario.
En otras ocasiones cuando la mastitis ha estado acompañada por varios días de obstrucción y estasis de leche, del pecho puede salir tiras de leche condensada.
Les recuerdo que las mastitis es una disbiosis de la propia microbiota de la glándula mamaria, que igualmente puede ser afectada por oportunistas ambientales y patógenos.
El sabor de la leche es salada debido al aumento de sodio y cloruro, que ocurre por el proceso inflamatorio y la permisividad del paso de sodio. Algunos bebés pueden mostrarse incómodos por su sabor rechazando el pecho afectado, y otros pasan desapercibidos.
En caso de rechazo, les recomiendo estar tranquilas y entender la situación. No está de más, extraerse leche, tratar de vaciar el pecho y continuar con las tomas. A medida que mejore la mastitis lo más probable es que la lactancia continue con normalidad. En otras ocasiones, la baja de producción y la afectación de la glándula, acaba por ser el pecho renegado por el bebé, que con paciencia, tiempo y dedicación se intenta mejorar la situación.
¿Cómo diferencio entre la retención de leche y una mastitis?
La retención o estasis de leche es cuando la leche no se extrae lo suficiente del pecho, acumulándose con el tiempo, favoreciendo el crecimiento microbiano y restringiendo el flujo normal de la misma. En primera instancia, la retención de leche no es más que leche acumulada, sin un proceso inflamatorio.
Sin embargo, a medida que pasa el tiempo y no se drena adecuadamente, acaba siendo un factor de riesgo a las complicaciones de la lactancia, como la perla de leche, obstrucción, mastitis y asbceso.
El conteo de células durante la estasis es menor a < 106 leucocitos y < 103 bacterias/mL de leche.
Factores de riesgo:
- Pobre vaciamiento
- Mal agarre al pecho
- Grietas
- Tomas ineficientes
- Saltar las tomas
- Horarios al pecho
- Presión en la mama
- Succión ineficaz por el bebé
- Obstrucción mamaria
- Sobreproducción
- Inflamación
Sintomas:
- Genera malestar
- Ingurgitación
- Congestión
- Decaimiento
Identificar la causa de la retención de leche permite su manejo de manera efectiva.
La retención de leche y la obstrucción mamaria pueden venir acompañado de febrícula, menor a 37.8°C.
Para más información puedes revisar los posts:
Recuerda que esta es una información general para dar a conocer de una manera sencilla y eficaz la comprensión de las dificultades. El apoyo de un profesional de la salud es indispensable durante cualquier condición en la lactancia.